Arthrodèse cheville et sport
26/12/2023Une arthrose de la cheville handicape fréquemment la pratique du sport et la vie quotidienne du patient, avec une douleur chronique et une baisse de […]
lire la suite
Une arthrose de la cheville handicape fréquemment la pratique du sport et la vie quotidienne du patient, avec une douleur chronique et une baisse de […]
lire la suite
L’apport du numérique ou de la haute définition ont révolutionné ces dernières années les techniques en imagerie médicale. Quelle que soit la solution choisie (radiographie, […]
lire la suite
L’automne et le froid arrivent. Pour booster notre système immunitaire et éviter les coups de froids, Emilie Demoly, micro-nutritionniste fait le point sur les solutions nutrition essentielles à notre organisme.
lire la suite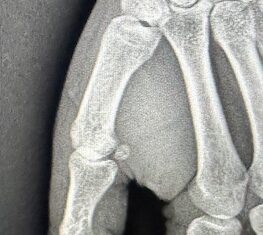
Une entorse du pouce se produit lorsque les ligaments qui maintiennent l’articulation du pouce sont étirés ou déchirés.
Cette blessure est souvent bénigne, cependant dans les cas les plus grave, il peut être nécessaire de procéder à une intervention chirurgicale.

La vitamine D est essentielle pour notre corps. Cependant, 95% d’entre nous sommes carencés en vitamine D. Emilie Demoly, micro-nutritionniste nous recommande une supplémentation en vitamine D3 pour bénéficier de son action anti-inflammatoire.
lire la suite
La saison de la fraise va commencer, l’occasion de vous présenter ses différents bienfaits santé avec notre micro-nutritionniste Emilie Demoly. Bonne dégustation !
lire la suite
Découvrez avec Emilie Demoly, micro-nutritionniste et diététicienne, les 3 piliers de la prise de masse musculaire : l’entrainement, l’hydratation & l’alimentation et la récupération.
lire la suite
En quoi consiste cette technique et quels sont ses bienfaits ? Découvrez la différence entre la mésothérapie et l’infiltration avec le Dr Tchaikovski, médecin du sport à la Clinique Drouot Sport & Arthrose.
lire la suite
Saviez-vous qu’en France, nous dénombrons environ 6500 entorses par jour ? Cela concerne 1 français sur 10 000, majoritairement une population jeune, active et sportive.
lire la suite
Quels sont les aliments à privilégier pour éviter ou traiter les problèmes d’arthrose ? Réponse avec notre diététicienne Emilie Demoly.
lire la suite
Vous avez surement déjà dû entendre parler du fasting ou bien du jeûne intermittent, mais concrètement qu’est-ce que c’est et comment cela fonctionne ?
lire la suite
Le mal de dos, ou lombalgie, est une douleur répandue : 4 personnes sur 5 souffriront de lombalgie commune au cours de leur vie1. Pour […]
lire la suite